%EC%9D%98%EA%B3%BC%ED%95%99%EB%8C%80%ED%95%99%EC%9B%90
-
 흡연과 음주가 구강암 촉진 밝혀
흡연과 음주는 세포에서 활성산소의 부하를 증가시키고 높은 수준의 산화스트레스를 유발한다고 알려져 있다. 하지만 아직 산화스트레스가 구강암의 발달을 촉진하는 구체적인 기전은 명확히 밝혀지지 않았다.
우리 대학 의과학대학원 김준 교수 연구팀이 발암 위험 인자인 흡연과 음주가 구강암의 발생과 성장에 관여하는 새로운 기전을 규명했다고 21일 밝혔다.
연구팀은 이번 연구에서 흡연 및 음주가 직접적인 DNA 손상뿐 아니라 산화스트레스를 통한 전사 조절(발암 유전자의 발현 증가)로 구강암의 증식을 촉진하는 경로를 밝혀서 항암제 개발의 새로운 단서를 확보했다.
연구팀은 구강암 환자에서 특이적으로 높게 발현되는 TM4SF19 (Transmembrane 4 L Six Family Member 19) 단백질에 주목했다. 이 단백질은 산화스트레스에 의해 두 개의 분자가 중합해 형성되는 이합체 물질을 형성해 발암 유전자로 알려진 YAP(yes-associated protein)의 발현을 일시적으로 증가시킴을 구강암 세포주를 이용한 단백질 생화학 실험을 통해 밝혔다. 이 단백질(TM4SF19)은 대부분의 정상 조직에서는 낮게 발현되며, 아직 기능이 알려지지 않은 단백질이다. 구강암 세포에서 이 단백질(TM4SF19)을 억제하면 발암유전자(YAP) 발현이 감소했고, 이는 암세포의 증식과 전이 능력을 저하시키는 효과를 보였다.
의과학대학원 김준 교수는 “이번 연구는 흡연과 음주가 암 발달을 촉진하는 새로운 분자 기전을 규명했을 뿐 아니라 구강암 연구의 새로운 방향을 제시하고 새로운 약물 표적인 단백질(TM4SF19)을 발굴하였다는 점에서 의미가 있다”고 연구의 의의를 설명했다.
KAIST 의과학대학원 졸업생 신은비 박사후연구원이 제1 저자로 참여한 이번 연구는 국제 학술지 ‘미국국립과학원회보(PNAS)’에 2월 5일 자로 게재됐다. (논문명: TM4SF19 controls GABP-dependent YAP transcription in head and neck cancer under oxidative stress conditions)
한편 이번 연구는 한국연구재단 중견연구자지원사업의 지원을 받아 수행됐다.
2024.02.21 조회수 1485
흡연과 음주가 구강암 촉진 밝혀
흡연과 음주는 세포에서 활성산소의 부하를 증가시키고 높은 수준의 산화스트레스를 유발한다고 알려져 있다. 하지만 아직 산화스트레스가 구강암의 발달을 촉진하는 구체적인 기전은 명확히 밝혀지지 않았다.
우리 대학 의과학대학원 김준 교수 연구팀이 발암 위험 인자인 흡연과 음주가 구강암의 발생과 성장에 관여하는 새로운 기전을 규명했다고 21일 밝혔다.
연구팀은 이번 연구에서 흡연 및 음주가 직접적인 DNA 손상뿐 아니라 산화스트레스를 통한 전사 조절(발암 유전자의 발현 증가)로 구강암의 증식을 촉진하는 경로를 밝혀서 항암제 개발의 새로운 단서를 확보했다.
연구팀은 구강암 환자에서 특이적으로 높게 발현되는 TM4SF19 (Transmembrane 4 L Six Family Member 19) 단백질에 주목했다. 이 단백질은 산화스트레스에 의해 두 개의 분자가 중합해 형성되는 이합체 물질을 형성해 발암 유전자로 알려진 YAP(yes-associated protein)의 발현을 일시적으로 증가시킴을 구강암 세포주를 이용한 단백질 생화학 실험을 통해 밝혔다. 이 단백질(TM4SF19)은 대부분의 정상 조직에서는 낮게 발현되며, 아직 기능이 알려지지 않은 단백질이다. 구강암 세포에서 이 단백질(TM4SF19)을 억제하면 발암유전자(YAP) 발현이 감소했고, 이는 암세포의 증식과 전이 능력을 저하시키는 효과를 보였다.
의과학대학원 김준 교수는 “이번 연구는 흡연과 음주가 암 발달을 촉진하는 새로운 분자 기전을 규명했을 뿐 아니라 구강암 연구의 새로운 방향을 제시하고 새로운 약물 표적인 단백질(TM4SF19)을 발굴하였다는 점에서 의미가 있다”고 연구의 의의를 설명했다.
KAIST 의과학대학원 졸업생 신은비 박사후연구원이 제1 저자로 참여한 이번 연구는 국제 학술지 ‘미국국립과학원회보(PNAS)’에 2월 5일 자로 게재됐다. (논문명: TM4SF19 controls GABP-dependent YAP transcription in head and neck cancer under oxidative stress conditions)
한편 이번 연구는 한국연구재단 중견연구자지원사업의 지원을 받아 수행됐다.
2024.02.21 조회수 1485 -
 방사선 유발 DNA 돌연변이 첫 규명
암은 세계적으로 큰 건강 문제로 인식되고 있으며, 암 치료에 대한 지속적인 연구와 기술 발전이 이루어지고 있다. 암치료의 중요한 방법 중 하나인 방사선 치료는 암 조직을 효과적으로 파괴하거나 성장을 억제하는 데 중요한 역할을 하고 있으나 방사선이 실제로 우리의 세포에 유발하는 돌연변이의 종류와 양에 대한 이해는 아직 미흡한 상태였다. 한국의 의과학자들이 이러한 공백을 메울 수 있는 연구 결과를 발표하였다.
우리 대학 의과학대학원 주영석 교수 연구팀이 동남권원자력의학원 손태건 박사, 서울대학교 의과대학 방사선종양학과 김경수, 장지현 교수팀과의 공동 연구로 방사선이 인간 및 생쥐의 정상 세포에서 만들어내는 DNA 돌연변이의 특성을 명확히 규명해 냈다고 15일 밝혔다.
이번 연구는 방사선 연구 분야에서의 중요한 전환점으로 평가되고 있다. 연구진은 실험실에서 방사선을 조사하여 세포에 돌연변이를 유도한 후, 방사선이 만들어낸 돌연변이를 유전체 서열분석 기술을 통해 규명하는 방식으로 방사선이 유발하는 DNA 돌연변이의 양과 패턴을 정밀하게 이해하는 데 성공하였다.
연구팀은 방사선이 인체에 미치는 영향을 종합적으로 이해하기 위하여 생쥐와 사람의 다양한 장기(위, 소장, 대장, 간, 유방, 폐, 췌장, 나팔관 등)에서 얻은 세포를 다양한 선량의 방사선에 노출하였고, 각각의 세포마다 유도된 돌연변이를 정밀하게 검출하기 위해 세포 하나하나를 오가노이드 세포 배양 기술을 응용하여 증폭하였다. 총 200개의 세포 유전체 서열로부터 방사선 피폭 양에 비례하여 증가하는 특정 패턴의 돌연변이들을 규명하는 데 성공하였다 (그림 1).
본 연구에서 1Gy (그레이)의 방사선량은 매 세포마다 약 14개 내외의 돌연변이를 만들어내는 것으로 나타났다 (그림 2). 우리나라 연간 평균 자연방사선 양 (3.08mSV(시버트))을 감안하면 1Gy는 약 320년의 자연방사선 노출에 해당하는 셈이다. 방사선이 만들어내는 변이의 패턴은 다른 원인에 의한 돌연변이와는 달랐는데, 주로 짧은 염기 결손 (short base deletion)과 소수의 염색체의 역위(inversion), 전위 (translocation), 및 다양한 복잡 구조변이(complex genomic rearrangements)들로 구성되어 있었다 (그림 3). 방사선은 서로 다른 세포 종류에도 모두 비슷한 정도의 돌연변이를 만들어 내는 것으로 밝혀졌다.
의과학대학원 주영석 교수는 이번 연구를 통해 "방사선이 분자 수준에서 세포에 미치는 영향을 명확하게 규명했다"며, "방사선이 우리 세포의 DNA를 얼마나, 어떻게 변화시키는지에 대한 첫 규명"이라고 설명했다.
동남권원자력의학원의 손태건 박사는 "이번 연구를 기반으로 앞으로도 초저선량 및 초고선량 방사선이 인체에 미치는 영향을 연구할 것"이라고 밝혔으며, "안전하면서도 효과적인 방사선 치료 기술을 발전시킬 것"이라고 덧붙였다.
서울대학교 의과대학 방사선종양학과 김경수 교수와 장지현 교수는 “이번 연구를 통해 방사선이 인체 DNA 에 미치는 영향에 대해 정확히 알 수 있는 도구를 가지게 된 것으로 생각한다” 면서 “이번 연구에 쓰인 연구 방법론으로 많은 후속 연구가 나올 수 있기를 기대한다” 고 밝혔다.
의과학대학원 육정환 박사 (現 서울대병원 내과 조교수), 임준오 박사 (現 지놈인사이트), 김태우 박사 (現 Weill Cornell 의과대학 박사후연구과정) 및 서울대학교 의과대학 권현우 박사 (現 고려대학교 의과대학 핵의학과 교수), 김은지 박사 (現 서울대학교 의과대학 방사선종양학과 조교수) 등이 공동 제1저자로 참여한 이번 연구 결과는 국제 학술지 '셀 지노믹스(Cell Genomics)'의 온라인판에 14일 발표되었다. (논문명: Quantitative and qualitative mutational impact of ionizing radiation on normal cells).
이번 연구는 한국연구재단, 과학기술정보통신부 국가R&D사업, 서경배과학재단 신진과학자 연구지원 사업, 고려대학교 안암병원 및 국제 연구비 휴먼 프론티어 사이언스 프로그램(HFSP)의 젊은 연구자 지원사업의 도움으로 수행되었으며, 서울대학교 유전공학연구소, 영국 케임브리지 줄기세포 연구소, 오스트리아 분자생명공학연구소(IMBA) 및 KAIST 교원창업기업 지놈 인사이트의 연구자들도 참여하였다.
2024.02.15 조회수 998
방사선 유발 DNA 돌연변이 첫 규명
암은 세계적으로 큰 건강 문제로 인식되고 있으며, 암 치료에 대한 지속적인 연구와 기술 발전이 이루어지고 있다. 암치료의 중요한 방법 중 하나인 방사선 치료는 암 조직을 효과적으로 파괴하거나 성장을 억제하는 데 중요한 역할을 하고 있으나 방사선이 실제로 우리의 세포에 유발하는 돌연변이의 종류와 양에 대한 이해는 아직 미흡한 상태였다. 한국의 의과학자들이 이러한 공백을 메울 수 있는 연구 결과를 발표하였다.
우리 대학 의과학대학원 주영석 교수 연구팀이 동남권원자력의학원 손태건 박사, 서울대학교 의과대학 방사선종양학과 김경수, 장지현 교수팀과의 공동 연구로 방사선이 인간 및 생쥐의 정상 세포에서 만들어내는 DNA 돌연변이의 특성을 명확히 규명해 냈다고 15일 밝혔다.
이번 연구는 방사선 연구 분야에서의 중요한 전환점으로 평가되고 있다. 연구진은 실험실에서 방사선을 조사하여 세포에 돌연변이를 유도한 후, 방사선이 만들어낸 돌연변이를 유전체 서열분석 기술을 통해 규명하는 방식으로 방사선이 유발하는 DNA 돌연변이의 양과 패턴을 정밀하게 이해하는 데 성공하였다.
연구팀은 방사선이 인체에 미치는 영향을 종합적으로 이해하기 위하여 생쥐와 사람의 다양한 장기(위, 소장, 대장, 간, 유방, 폐, 췌장, 나팔관 등)에서 얻은 세포를 다양한 선량의 방사선에 노출하였고, 각각의 세포마다 유도된 돌연변이를 정밀하게 검출하기 위해 세포 하나하나를 오가노이드 세포 배양 기술을 응용하여 증폭하였다. 총 200개의 세포 유전체 서열로부터 방사선 피폭 양에 비례하여 증가하는 특정 패턴의 돌연변이들을 규명하는 데 성공하였다 (그림 1).
본 연구에서 1Gy (그레이)의 방사선량은 매 세포마다 약 14개 내외의 돌연변이를 만들어내는 것으로 나타났다 (그림 2). 우리나라 연간 평균 자연방사선 양 (3.08mSV(시버트))을 감안하면 1Gy는 약 320년의 자연방사선 노출에 해당하는 셈이다. 방사선이 만들어내는 변이의 패턴은 다른 원인에 의한 돌연변이와는 달랐는데, 주로 짧은 염기 결손 (short base deletion)과 소수의 염색체의 역위(inversion), 전위 (translocation), 및 다양한 복잡 구조변이(complex genomic rearrangements)들로 구성되어 있었다 (그림 3). 방사선은 서로 다른 세포 종류에도 모두 비슷한 정도의 돌연변이를 만들어 내는 것으로 밝혀졌다.
의과학대학원 주영석 교수는 이번 연구를 통해 "방사선이 분자 수준에서 세포에 미치는 영향을 명확하게 규명했다"며, "방사선이 우리 세포의 DNA를 얼마나, 어떻게 변화시키는지에 대한 첫 규명"이라고 설명했다.
동남권원자력의학원의 손태건 박사는 "이번 연구를 기반으로 앞으로도 초저선량 및 초고선량 방사선이 인체에 미치는 영향을 연구할 것"이라고 밝혔으며, "안전하면서도 효과적인 방사선 치료 기술을 발전시킬 것"이라고 덧붙였다.
서울대학교 의과대학 방사선종양학과 김경수 교수와 장지현 교수는 “이번 연구를 통해 방사선이 인체 DNA 에 미치는 영향에 대해 정확히 알 수 있는 도구를 가지게 된 것으로 생각한다” 면서 “이번 연구에 쓰인 연구 방법론으로 많은 후속 연구가 나올 수 있기를 기대한다” 고 밝혔다.
의과학대학원 육정환 박사 (現 서울대병원 내과 조교수), 임준오 박사 (現 지놈인사이트), 김태우 박사 (現 Weill Cornell 의과대학 박사후연구과정) 및 서울대학교 의과대학 권현우 박사 (現 고려대학교 의과대학 핵의학과 교수), 김은지 박사 (現 서울대학교 의과대학 방사선종양학과 조교수) 등이 공동 제1저자로 참여한 이번 연구 결과는 국제 학술지 '셀 지노믹스(Cell Genomics)'의 온라인판에 14일 발표되었다. (논문명: Quantitative and qualitative mutational impact of ionizing radiation on normal cells).
이번 연구는 한국연구재단, 과학기술정보통신부 국가R&D사업, 서경배과학재단 신진과학자 연구지원 사업, 고려대학교 안암병원 및 국제 연구비 휴먼 프론티어 사이언스 프로그램(HFSP)의 젊은 연구자 지원사업의 도움으로 수행되었으며, 서울대학교 유전공학연구소, 영국 케임브리지 줄기세포 연구소, 오스트리아 분자생명공학연구소(IMBA) 및 KAIST 교원창업기업 지놈 인사이트의 연구자들도 참여하였다.
2024.02.15 조회수 998 -
 지방간 치료제 신약 물질 개발
국내 연구진이 말초조직에 작용하는 비알코올성 지방간질환(NAFLD, Nonalcoholic fatty liver disease) 치료를 위한 신약 후보 물질을 개발하는 데 성공했다. 현재까지 최적의 비알코올성 지방간염(NASH) 치료제가 없는 상황에서 지방간 축적과 간 섬유화를 동시에 억제하면서 안전성이 증명된 치료제 개발이 기대된다.
광주과학기술원(GIST)은 화학과 안진희 교수 연구팀과 우리 대학 의과학대학원 김하일 교수 연구팀이 다년간 기초연구를 통해 질환 특이 단백질(HTR2A)을 억제할 수 있는 신규 화합물을 개발했으며, 안진희 교수의 창업기업인 ㈜제이디바이오사이언스에서 전임상 시험(동물 시험)을 통해 효능과 안전성을 입증하는 데 성공했다고 밝혔다.
비알코올성 지방간 질환의 유병율은 20~30%에 이르고, 지방간염 질환은 전 세계 성인 인구의 5% 이상이 보유하고 있을 정도로 높은 유병률을 보임에도 불구하고 현재까지 제품화된 치료제가 전혀 없다.
비알코올성 지방간질환은 지방간에서 시작해 지방간염, 섬유화, 간경화, 간암으로 진행되는 만성질환이며, 심혈관질환 및 간 관련 합병증 등에 의해 사망률이 증가하므로 발병 초기에 적절한 치료가 필요하다.
GIST와 KAIST 공동 연구팀이 개발한 이 신규 화합물은 지방간염에 치료 효과를 보이는 혁신신약 후보 물질로서, 세로토닌 수용체 단백질(5HT2A)을 억제함으로써 간 내 지방 축적과 간 섬유화를 동시에 억제하는 이중 작용 기전을 갖고 있다.
연구팀은 이 물질이 지방간 동물 및 지방간염 동물 모델에서 간 내 지방 축적으로 발생하는 간 지방증과 간 섬유화*를 동시에 50~70% 가량 억제함으로써 치료 효과가 있는 것을 확인하였다.
* 섬유화(fibrosis): 간의 일부가 굳는 현상으로, 지방간염 개선의 주요 지표로 쓰임
이 물질은 혈액-뇌 장벽(Blood-Brain Barrier) 투과도가 최소화되도록 최적의 극성과 지질친화도를 갖춘 화합물로 설계되어 뇌에 영향을 주지 않아 우울증, 자살 충동 등 중추신경계(CNS) 부작용이 적으며, 뇌 이외의 조직에서는 질환 타겟에 대한 억제력이 우수(IC50*=14 nM)하다고 연구팀은 설명했다. 또한 임상 3상 단계의 경쟁 약물과 효능을 비교해 본 결과, 간섬유화 개선 효능이 월등히 우수한 것으로 나타났다.
* IC50(half maximal inhibitory concentration): 특정 생물학적 또는 생화학적 기능을 50% 억제하는 물질의 농도
전임상 시험에 의해 얻은 약리작용 데이터를 토대로 건강한 사람에게서 부작용 및 안전한 약물 용량을 확인하는 단계인 임상 1상 시험에서 건강한 성인 총 88명을 대상으로 평가한 결과, 심각한 부작용은 발생하지 않았으며 안전성 또한 양호한 것으로 확인했다.
또한 지방간염 소견을 보이는 성인 8명을 대상으로 한 예비 효능 평가는 현재 진행 중이다.
안진희 교수는 “이번 연구는 비알콜성 지방간염의 치료를 위한 새로운 타겟 발굴을 통해 부작용이 적고 안전성이 보장된 치료제 개발을 목적으로, 현재 혁신신약 개발 바이오 벤처인 ㈜제이디바이오사이언스를 통해 호주에서 글로벌 임상 1상을 진행 중”이라고 밝혔다.
안 교수는 또한 “연구팀이 개발하고 있는 신약 후보물질은 안전성이 높으면서 간 지방축적을 억제시키는 예방효과뿐만 아니라 간 섬유화에 직접적인 치료 효과를 보인다는 강점이 있어 다른 경쟁 약물과는 차별화된다”고 설명했다.
우리 대학 김하일 교수는 “현재까지 체중을 조절하는 방법 외에는 치료방법이 없는 이 질환에서 비만하지 않은 환자에게 사용할 수 있는 약은 개발이 시도된 적도 없다”면서 “이번 연구를 계기로 체중에 영향을 주지 않으면서 비알코올성 지방간염을 포함한 다양한 대사질환 치료기술의 개발이 가능해질 것으로 기대한다”고 말했다.
GIST 안진희 교수 연구팀과 KAIST 김하일 교수 연구팀, ㈜제이디바이오사이언스(JD BIOSCIENCE) 연구팀이 함께 수행한 이번 연구는 과학기술정보통신부, 국가신약개발사업에서 지원을 받아 수행됐으며, 국제 학술지인 ‘네이처 커뮤니케이션즈(Nature Communications)’에 2024년 1월 20일 게재됐다.
또한 지난 4일부터 3일간 미국 유타에서 개최된 ‘NASH 치료제 전문 콘퍼런스(NASH-TAG Conference 2024)’에서 대사이상 관련 지방간염(MASH)* 치료제 후보물질인 ‘GM-60106(개발코드명)’의 임상 연구 결과를 발표해 우수 초록으로 선정되기도 했다.
* 대사이상 관련 지방간염(MASH): 비알코올성 지방간염(NASH)의 새로운 명칭
2024.01.30 조회수 1665
지방간 치료제 신약 물질 개발
국내 연구진이 말초조직에 작용하는 비알코올성 지방간질환(NAFLD, Nonalcoholic fatty liver disease) 치료를 위한 신약 후보 물질을 개발하는 데 성공했다. 현재까지 최적의 비알코올성 지방간염(NASH) 치료제가 없는 상황에서 지방간 축적과 간 섬유화를 동시에 억제하면서 안전성이 증명된 치료제 개발이 기대된다.
광주과학기술원(GIST)은 화학과 안진희 교수 연구팀과 우리 대학 의과학대학원 김하일 교수 연구팀이 다년간 기초연구를 통해 질환 특이 단백질(HTR2A)을 억제할 수 있는 신규 화합물을 개발했으며, 안진희 교수의 창업기업인 ㈜제이디바이오사이언스에서 전임상 시험(동물 시험)을 통해 효능과 안전성을 입증하는 데 성공했다고 밝혔다.
비알코올성 지방간 질환의 유병율은 20~30%에 이르고, 지방간염 질환은 전 세계 성인 인구의 5% 이상이 보유하고 있을 정도로 높은 유병률을 보임에도 불구하고 현재까지 제품화된 치료제가 전혀 없다.
비알코올성 지방간질환은 지방간에서 시작해 지방간염, 섬유화, 간경화, 간암으로 진행되는 만성질환이며, 심혈관질환 및 간 관련 합병증 등에 의해 사망률이 증가하므로 발병 초기에 적절한 치료가 필요하다.
GIST와 KAIST 공동 연구팀이 개발한 이 신규 화합물은 지방간염에 치료 효과를 보이는 혁신신약 후보 물질로서, 세로토닌 수용체 단백질(5HT2A)을 억제함으로써 간 내 지방 축적과 간 섬유화를 동시에 억제하는 이중 작용 기전을 갖고 있다.
연구팀은 이 물질이 지방간 동물 및 지방간염 동물 모델에서 간 내 지방 축적으로 발생하는 간 지방증과 간 섬유화*를 동시에 50~70% 가량 억제함으로써 치료 효과가 있는 것을 확인하였다.
* 섬유화(fibrosis): 간의 일부가 굳는 현상으로, 지방간염 개선의 주요 지표로 쓰임
이 물질은 혈액-뇌 장벽(Blood-Brain Barrier) 투과도가 최소화되도록 최적의 극성과 지질친화도를 갖춘 화합물로 설계되어 뇌에 영향을 주지 않아 우울증, 자살 충동 등 중추신경계(CNS) 부작용이 적으며, 뇌 이외의 조직에서는 질환 타겟에 대한 억제력이 우수(IC50*=14 nM)하다고 연구팀은 설명했다. 또한 임상 3상 단계의 경쟁 약물과 효능을 비교해 본 결과, 간섬유화 개선 효능이 월등히 우수한 것으로 나타났다.
* IC50(half maximal inhibitory concentration): 특정 생물학적 또는 생화학적 기능을 50% 억제하는 물질의 농도
전임상 시험에 의해 얻은 약리작용 데이터를 토대로 건강한 사람에게서 부작용 및 안전한 약물 용량을 확인하는 단계인 임상 1상 시험에서 건강한 성인 총 88명을 대상으로 평가한 결과, 심각한 부작용은 발생하지 않았으며 안전성 또한 양호한 것으로 확인했다.
또한 지방간염 소견을 보이는 성인 8명을 대상으로 한 예비 효능 평가는 현재 진행 중이다.
안진희 교수는 “이번 연구는 비알콜성 지방간염의 치료를 위한 새로운 타겟 발굴을 통해 부작용이 적고 안전성이 보장된 치료제 개발을 목적으로, 현재 혁신신약 개발 바이오 벤처인 ㈜제이디바이오사이언스를 통해 호주에서 글로벌 임상 1상을 진행 중”이라고 밝혔다.
안 교수는 또한 “연구팀이 개발하고 있는 신약 후보물질은 안전성이 높으면서 간 지방축적을 억제시키는 예방효과뿐만 아니라 간 섬유화에 직접적인 치료 효과를 보인다는 강점이 있어 다른 경쟁 약물과는 차별화된다”고 설명했다.
우리 대학 김하일 교수는 “현재까지 체중을 조절하는 방법 외에는 치료방법이 없는 이 질환에서 비만하지 않은 환자에게 사용할 수 있는 약은 개발이 시도된 적도 없다”면서 “이번 연구를 계기로 체중에 영향을 주지 않으면서 비알코올성 지방간염을 포함한 다양한 대사질환 치료기술의 개발이 가능해질 것으로 기대한다”고 말했다.
GIST 안진희 교수 연구팀과 KAIST 김하일 교수 연구팀, ㈜제이디바이오사이언스(JD BIOSCIENCE) 연구팀이 함께 수행한 이번 연구는 과학기술정보통신부, 국가신약개발사업에서 지원을 받아 수행됐으며, 국제 학술지인 ‘네이처 커뮤니케이션즈(Nature Communications)’에 2024년 1월 20일 게재됐다.
또한 지난 4일부터 3일간 미국 유타에서 개최된 ‘NASH 치료제 전문 콘퍼런스(NASH-TAG Conference 2024)’에서 대사이상 관련 지방간염(MASH)* 치료제 후보물질인 ‘GM-60106(개발코드명)’의 임상 연구 결과를 발표해 우수 초록으로 선정되기도 했다.
* 대사이상 관련 지방간염(MASH): 비알코올성 지방간염(NASH)의 새로운 명칭
2024.01.30 조회수 1665 -
 김진국 의과학대학원 교수, 2023 올해의 논문상 수상
우리 대학 의과학대학원 김진국 교수가 지난 25일 스페인 바르셀로나에서 열린 올리고뉴클레오타이드 치료 학회(Oligonucleotide Therapeutics Society)의 2023 연례회의에서 올해의 논문상(Paper of the Year Award)을 수상했다고 26일 밝혔다.
김 교수는 최근 희귀유전질환에 대한 환자맞춤형 치료제를 개발하고 이를 다수의 환자들에게 확대 적용하는데 필요한 가이드라인을 정립한 논문을 지난 7월 국제학술지‘네이처(Nature)’에 출판한 바 있다. 해당 연구는 하버드의과대학의 티모시 유(Timothy Yu) 교수 연구팀과 공동으로 진행하였으며 KAIST 의과학대학원 우시재 박사과정 학생이 주저자로 참여하였고, 과기정통부의 해외우수과학자유치사업Plus(Brain Pool Plus)의 지원을 받았다.
해당 학회는 RNA 기반 치료에서 가장 권위있는 학회로 꼽히며 유럽과 미국을 번갈아가며 연례회의를 개최하고 있다. 올해의 논문상은 지난 한 해 동안 출판된 RNA 기반 치료제 개발 연구 논문 중에 기초 분야에서 1편, 임상연계 분야에서 1편, 총 2편의 가장 임팩트 있는 논문들을 선정해 각 논문의 책임저자 1명에게 수여하며, 김 교수의 논문은 임상연계 분야에 선정됐다.
김 교수는 “이번 수상은 저 뿐만 아니라 이 연구에 기여하신 모든 분들께 앞으로 희귀질환에 대한 연구를 더욱 매진하라고 주는 상이라 생각한다”고 밝혔다. 상금(USD $1,000) 전액은 희귀질환 재단(A-T Children’s Project)에 기부하기로 했다고 밝혔다.
<참고문헌>“A framework for individualized splice-switching oligonucleotide therapy” Nature (2023)
https://www.nature.com/articles/s41586-023-06277-0
2023.10.26 조회수 1910
김진국 의과학대학원 교수, 2023 올해의 논문상 수상
우리 대학 의과학대학원 김진국 교수가 지난 25일 스페인 바르셀로나에서 열린 올리고뉴클레오타이드 치료 학회(Oligonucleotide Therapeutics Society)의 2023 연례회의에서 올해의 논문상(Paper of the Year Award)을 수상했다고 26일 밝혔다.
김 교수는 최근 희귀유전질환에 대한 환자맞춤형 치료제를 개발하고 이를 다수의 환자들에게 확대 적용하는데 필요한 가이드라인을 정립한 논문을 지난 7월 국제학술지‘네이처(Nature)’에 출판한 바 있다. 해당 연구는 하버드의과대학의 티모시 유(Timothy Yu) 교수 연구팀과 공동으로 진행하였으며 KAIST 의과학대학원 우시재 박사과정 학생이 주저자로 참여하였고, 과기정통부의 해외우수과학자유치사업Plus(Brain Pool Plus)의 지원을 받았다.
해당 학회는 RNA 기반 치료에서 가장 권위있는 학회로 꼽히며 유럽과 미국을 번갈아가며 연례회의를 개최하고 있다. 올해의 논문상은 지난 한 해 동안 출판된 RNA 기반 치료제 개발 연구 논문 중에 기초 분야에서 1편, 임상연계 분야에서 1편, 총 2편의 가장 임팩트 있는 논문들을 선정해 각 논문의 책임저자 1명에게 수여하며, 김 교수의 논문은 임상연계 분야에 선정됐다.
김 교수는 “이번 수상은 저 뿐만 아니라 이 연구에 기여하신 모든 분들께 앞으로 희귀질환에 대한 연구를 더욱 매진하라고 주는 상이라 생각한다”고 밝혔다. 상금(USD $1,000) 전액은 희귀질환 재단(A-T Children’s Project)에 기부하기로 했다고 밝혔다.
<참고문헌>“A framework for individualized splice-switching oligonucleotide therapy” Nature (2023)
https://www.nature.com/articles/s41586-023-06277-0
2023.10.26 조회수 1910 -
 뇌종양 면역치료를 고 포도당 음료로?
뇌에서 발생하는 가장 흔한 악성 뇌종양인 교모세포종은 현재 수술, 항암화학요법, 그리고 방사선치료로 대표되는 암치료요법을 모두 동원해도 평균 생존 기간이 평균 15개월 정도밖에 되지 않는 치료가 매우 힘든 암종이다.
우리 대학 의과학대학원 이흥규 교수 연구팀이 교모세포종 실험 쥐 모델에서 고 포도당 음료 보충을 통해 뇌종양의 성장이 억제되는 현상을 관측했고 이에 더해 이러한 억제 효과가 장내 미생물의 특정 균주 변화를 통해 암세포 증식을 억제하는 항종양 면역반응을 증진한 작용원리를 규명했다고 16일 밝혔다.
장내 미생물은 우리 몸과 긴밀한 관련이 있으며, 악성종양에 대한 항종양 면역반응을 조절하는 데 중요한 역할을 하는 것으로 최근 연구에서 알려졌다. 하지만 대다수의 연구가 항종양 면역반응이 활성화된 흑색종과 같은 암종에서 연구가 이뤄졌으며, 뇌종양에 미치는 영향에 대해서는 거의 알려진 바가 없었다.
이번 연구에서 연구팀은 고 포도당 음료와 특정 균주의 복합처리가 뇌종양 내 면역세포 중 T 세포, 특히 CD4+ T 세포의 아형에서 세포독성 기능이 증대되는 것을 단일 세포 전사체 분석을 통해 확인했고, 더 나아가 암미세환경에서 탈진한 T 세포를 재활성화하는 면역관문억제제인 항 PD-1 항체와 복합처리시 탈진된 T세포 표면에 있는 단백질(PD-1)과 결합하여 T 세포 재활성을 유도하여 항암면역 치료의 효과를 더 증진함을 확인했다.
이러한 연구 결과는 기존 면역관문억제제의 효과가 미미했던 교모세포종에서 장내 미생물, 장내 미생물 유래 대사체, 또는 균주 유래 물질의 복합처리를 통해 항종양 면역기능을 향상하는 방식의 뇌종양 치료가 가능하다는 것을 보여주는 결과로, 추후 교모세포종에 항 PD-1 항체와 같은 면역관문억제제 치료를 적용하는데 응용될 수 있을 것으로 기대된다.
이번 연구를 주도한 KAIST 의과학대학원 김재호 박사는 "그동안 잘 알려지지 않은 장내 미생물 분석을 통해 뇌종양 성장을 억제할 수 있는 균주를 확보했으며 이러한 균주에 의한 항 뇌종양 면역조절 기전을 규명한 중요한 연구”라고 설명했다. 이흥규 교수는 “면역관문 치료제에 의한 뇌종양 치료 임상 시험 실패를 극복할 수 있는 대안으로 면역관문 치료제와 뇌종양 억제 유용 균주의 복합 치료를 통해 뇌종양 치료의 가능성을 보여준 동물실험 결과로 향후 장내 미생물을 이용한 항암 치료제 개발의 실마리를 제공할 것으로 기대한다ˮ 라고 연구 결과를 소개했다.
의과학대학원 김재호 박사(現, 미국 LA 소재 시티오브호프 암센터 방사선종양학과 박사후연구원)가 제1 저자로 참여한 이번 연구는 생명과학 분야 국제 학술지 `셀 리포트 (Cell Reports)'에 10월 6일 字 온라인판에 게재됐다. (논문명: Supplementation with a high-glucose drink stimulates anti-tumor immune responses to glioblastoma via gut microbiota modulation)
한편 이번 연구는 한국연구재단 바이오의료기술개발사업의 지원을 받아 수행됐다.
2023.10.16 조회수 1830
뇌종양 면역치료를 고 포도당 음료로?
뇌에서 발생하는 가장 흔한 악성 뇌종양인 교모세포종은 현재 수술, 항암화학요법, 그리고 방사선치료로 대표되는 암치료요법을 모두 동원해도 평균 생존 기간이 평균 15개월 정도밖에 되지 않는 치료가 매우 힘든 암종이다.
우리 대학 의과학대학원 이흥규 교수 연구팀이 교모세포종 실험 쥐 모델에서 고 포도당 음료 보충을 통해 뇌종양의 성장이 억제되는 현상을 관측했고 이에 더해 이러한 억제 효과가 장내 미생물의 특정 균주 변화를 통해 암세포 증식을 억제하는 항종양 면역반응을 증진한 작용원리를 규명했다고 16일 밝혔다.
장내 미생물은 우리 몸과 긴밀한 관련이 있으며, 악성종양에 대한 항종양 면역반응을 조절하는 데 중요한 역할을 하는 것으로 최근 연구에서 알려졌다. 하지만 대다수의 연구가 항종양 면역반응이 활성화된 흑색종과 같은 암종에서 연구가 이뤄졌으며, 뇌종양에 미치는 영향에 대해서는 거의 알려진 바가 없었다.
이번 연구에서 연구팀은 고 포도당 음료와 특정 균주의 복합처리가 뇌종양 내 면역세포 중 T 세포, 특히 CD4+ T 세포의 아형에서 세포독성 기능이 증대되는 것을 단일 세포 전사체 분석을 통해 확인했고, 더 나아가 암미세환경에서 탈진한 T 세포를 재활성화하는 면역관문억제제인 항 PD-1 항체와 복합처리시 탈진된 T세포 표면에 있는 단백질(PD-1)과 결합하여 T 세포 재활성을 유도하여 항암면역 치료의 효과를 더 증진함을 확인했다.
이러한 연구 결과는 기존 면역관문억제제의 효과가 미미했던 교모세포종에서 장내 미생물, 장내 미생물 유래 대사체, 또는 균주 유래 물질의 복합처리를 통해 항종양 면역기능을 향상하는 방식의 뇌종양 치료가 가능하다는 것을 보여주는 결과로, 추후 교모세포종에 항 PD-1 항체와 같은 면역관문억제제 치료를 적용하는데 응용될 수 있을 것으로 기대된다.
이번 연구를 주도한 KAIST 의과학대학원 김재호 박사는 "그동안 잘 알려지지 않은 장내 미생물 분석을 통해 뇌종양 성장을 억제할 수 있는 균주를 확보했으며 이러한 균주에 의한 항 뇌종양 면역조절 기전을 규명한 중요한 연구”라고 설명했다. 이흥규 교수는 “면역관문 치료제에 의한 뇌종양 치료 임상 시험 실패를 극복할 수 있는 대안으로 면역관문 치료제와 뇌종양 억제 유용 균주의 복합 치료를 통해 뇌종양 치료의 가능성을 보여준 동물실험 결과로 향후 장내 미생물을 이용한 항암 치료제 개발의 실마리를 제공할 것으로 기대한다ˮ 라고 연구 결과를 소개했다.
의과학대학원 김재호 박사(現, 미국 LA 소재 시티오브호프 암센터 방사선종양학과 박사후연구원)가 제1 저자로 참여한 이번 연구는 생명과학 분야 국제 학술지 `셀 리포트 (Cell Reports)'에 10월 6일 字 온라인판에 게재됐다. (논문명: Supplementation with a high-glucose drink stimulates anti-tumor immune responses to glioblastoma via gut microbiota modulation)
한편 이번 연구는 한국연구재단 바이오의료기술개발사업의 지원을 받아 수행됐다.
2023.10.16 조회수 1830 -
 의과학대학원, 국회보건복지위원장상 대상 수상
우리 대학 의과학대학원이 10회째를 맞이한 ‘2023 대한민국보건의료대상’ 시상식에서 국회 보건복지위원회 위원장상 대상을 수상했다.
우리 대학은 지난 2004년 국내 이공계대학 최초로 의사과학자 양성을 위한 의과학대학원을 설립했고, 올해 8월까지 184명의 의사과학자를 양성해 산·학·연·병 생태계에 활력을 불어넣고 있다. 우리 대학은 향후 MD-데이터공학자·AI전문가·신약개발자 등을 양성해 연간 2조달러가 넘는 글로벌 바이오 헬스산업을 선도할 야심찬 계획을 갖고 있다.
2023.09.21 조회수 1272
의과학대학원, 국회보건복지위원장상 대상 수상
우리 대학 의과학대학원이 10회째를 맞이한 ‘2023 대한민국보건의료대상’ 시상식에서 국회 보건복지위원회 위원장상 대상을 수상했다.
우리 대학은 지난 2004년 국내 이공계대학 최초로 의사과학자 양성을 위한 의과학대학원을 설립했고, 올해 8월까지 184명의 의사과학자를 양성해 산·학·연·병 생태계에 활력을 불어넣고 있다. 우리 대학은 향후 MD-데이터공학자·AI전문가·신약개발자 등을 양성해 연간 2조달러가 넘는 글로벌 바이오 헬스산업을 선도할 야심찬 계획을 갖고 있다.
2023.09.21 조회수 1272 -
 팬데믹을 예견할 의사공학자 양성을 꿈꾸며
최근 25년간 노벨 생리의학상 수상자의 37%, 글로벌 상위 10개 제약회사 대표 과학책임자의 70%가 의사과학자다. 코로나를 겪으며 한국에서도 임상 현장과 최신 연구를 연결하는 가교 역할을 하는 의사과학자 양성이 더욱 절실해졌다. 우리 정부도 바이오·디지털헬스 글로벌 중심국가로의 도약을 위해 의사과학자 육성사업을 국정과제로 추진하고 있으며, 과학적 소양을 바탕으로 임상의 과제를 해결하는 의사과학자가 의료계와 바이오산업의 화두로 떠오르고 있다.
우리 대학은 글로벌 바이오헬스사업을 선두할 MD-데이터 공학자, AI 전문가 등의 의사공학자 양성을 위해 그간 추진해온 의과학대학원의 성공적인 운영을 12일 밝혔다. 이와 함께 그간의 성과를 바탕으로 바이오의료 분야에 특화된 과학자 및 공학자 양성을 위해 과학기술의학전문대학원을 설립할 계획이라고 밝혔다.
우리 대학은 2004년 의과학대학원을 설립하여 의사들이 첨단과학 연구역량을 습득할 수 있는 혁신적인 교육환경을 마련하고 현재까지 184명의 의사과학자를 양성하여 산·학·연·병 생태계에 새로운 활력을 불어넣는데 성공하였다. 국내 이공계대학 최초로 의사를 대상으로 선도 연구자 양성을 위한 의사과학자 양성과정(박사학위)을 시행하여 지난 30여년 간 우리나라 의사과학자 양성의 절반 이상을 담당했다.
KAIST 의과학대학원에서는 의학, 생명과학, 자연과학, 공학 등 다양한 학문적 배경을 지닌 28명의 교수진이 연간 총액 330억 원이 넘는 규모의 다학제 융합연구와 교육을 수행하고 있다. 이러한 연구 환경은 우수한 실적으로 이어져, 연간 100편 이상의 SCI급 논문이 의과학대학원에서 발표된다. 논문의 질도 세계 최고 수준이다. 발표 논문의 FWCI(논문영향력지수)의 평균도 3.59에 달한다. 참고로 세계 상위 20개 대학의 FWCI 평균값은 2.06이다.
의과학대학원의 연구가 질적으로 높은 수준을 유지하는 데는 설립 이후 KAIST의 연구풍토로 자리잡은 ‘문제해결형’ 접근법이 큰 역할을 했다. 해결할 과제와 목표를 명확하게 정의하고, 현재 보유한 자원을 고려하여 해결 전략을 수립하는 공학적 방법론이다. 대표적인 사례가 코로나19 팬데믹 기간 중 의과학대학원 신의철 교수가 수행한 연구다. 신 교수 연구팀은 코로나19 대응 방안을 모색하는 과정에서 바이러스에 대한 인체 면역반응의 특성을 규명하여 코로나19 환자의 치료 전략을 마련하는 데 기여했다.
KAIST 특유의 공학적인 방법론 덕분에 의과학대학원은 임상 현장에서 해답을 찾기 어려운 문제를 해결하는 데 탁월한 역량을 보인다. 김진국 교수는 데이터 과학을 기반으로 진단 프로세스를 설계하여 유전체 분석으로 희귀질환을 조기에 찾아내 환자맞춤형 치료제를 개발하는 방법을 제시했다. 김 교수의 성과는 난치병 치료에 중대한 돌파구를 마련하여 세계적으로 주목받았다. 의과학대학원 박종은 교수 연구팀은 인공지능을 활용한 빅데이터 분석을 바탕으로 신개념 암 치료에 활용할 수 있는 ‘스마트 면역세포’를 개발하는 데 성공했다. 박 교수 연구팀의 출발점 역시 데이터과학과 인공지능이었다. 연구팀은 KAIST 내 협력 연구를 통해 수백만 개의 세포에 대한 유전자 발현 데이터베이스를 구축하고, 종양세포와 정상세포 간 유전자 발현 양상 차이를 찾아내는 딥러닝 알고리즘을 개발했다.
의과학대학원의 질병문제 해결에 집중한 혁신적인 연구는 의과학대학원 교수와 졸업생의 딥테크 기반의 바이오 벤처 창업으로 이어지고 있다. 대표적인 사례로 의과학대학원 주영석 교수와 이정석 교수는 지놈인사이트를 공동으로 창업하였다. 지놈인사이트는 세계 최초로 전장유전체분석(WGS·Whole Genome Sequencing) 기반 암 정밀진단 플랫폼을 만들고, 샌디에이고로 본사를 이전하여 적극적인 해외 진출에 나서고 있다. 최근에는 WGS 기반 암 정밀진단 서비스 ‘캔서비전(CancerVision)’을 미국에서 출시하였다. 이외에도 김필한 교수(아이빔테크놀로지(주), CEO), 이정호 교수(소바젠(주), CTO) 등 약 10명의 교원이 6개 기업을 창업했으며, 의과학대학원을 졸업한 의사과학자들도 온코크로스 등 다양한 창업 사례를 내고 있다. 온코크로스는 인공지능을 기반으로 한 의약개발 솔루션 기업이다.
의과학대학원의 우수한 연구 성과는 의과학대학원 교수와 학생에 대한 높은 평가로 이어지고 있다. 의과학대학원의 고규영 교수(특훈교수)는 2023년 대한민국 최고 과학기술인상을 수상하였고, 신의철 교수와 함께 기초과학연구원(IBS) 연구단장으로 활동중이다. 의과학대학원 교수 세 명이 한국연구재단의 개인기초 리더과제에 선정되었고, 네 명이 서경배과학재단의 신진연구자 지원 프로그램에 선정되었다. 그리고 졸업생들은 지난 수년간 분쉬의학상과 아산의학상의 젊은의학자부문, 연강학술상등 젊은과학자에게 수여하는 상의 다수를 수상하였다.
의과학대학원은 KAIST가 보유한 탄탄한 글로벌 네트워크를 바탕으로 국제적인 교류에도 본격적으로 나섰다. 지난 4월에는 미국 보스턴에서 세계적인 연구중심 병원인 하버드의대 매사추세츠 종합병원(MGH) 및 바이오테크놀로지 기업 모더나(Moderna)와 MOU를 체결했다. 이를 바탕으로 향후 보스턴에 소재한 바이오의료 분야 기관들과 의과학자 양성을 위한 공동연구, 인적교류 등 국제 협력을 이어나갈 계획이다.
우리 대학 의과학대학원이 적지 않은 성과를 낳았지만 여전히 우리나라의 의사과학자는 부족하다. 현재 우리나라의 의사과학자는 전체 의사의 1% 미만으로 미국 등 선진국과 비교하면 턱없이 적다. 게다가 임상을 위한 기초 이론을 연구하는 의사과학자를 넘어, 진단이나 치료의 효율적인 프로세스와 방법론을 개발하는 의사공학자의 역할에 대한 인식이 커지고 있지만 의사공학자의 양성은 거의 전무하다. 바이오헬스 산업생태계를 구축하려면 두 부류의 인재가 모두 필요하다. 특히 AI와 빅데이터를 이용한 연구와 진단 및 치료제 개발이 일반화될 것이 자명함을 고려하면 의학에 대한 공학적인 접근이 가능한 의사공학자의 양성을 더욱 시급하다.
이미 산업계에서도 지각변동이 일어나고 있다. 바이오의료는 더 이상 제약회사나 대형병원의 전담분야가 아니다. ‘디지털 의료’라는 현재의 바이오의료 패러다임 전환을 이끄는 주축은 다름아닌 애플, 구글, IBM 아마존, NVIDIA와 같은 이른바 ‘빅테크’다. 국내에서도 삼성 등 IT 분야의 대기업들이 이러한 흐름에 동참하여 바이오의료 분야에 적극적으로 진출하려 한다. 그러나 우리나라에서는 과학과 공학을 기반으로 바이오의료의 문제를 해결하려는 의사과학자와 의사공학자가 부족해서 세계적인 흐름을 따라잡기 쉽지 않다.
이에 우리 대학은 메디컬 산업의 대전환에 대비하고자 새로운 도전을 준비하고 있다. 그간 축적해 온 의사과학자 양성 시스템과 노하우를 기반으로 ‘과학기술의학전문대학원(과기의전원)’의 설립을 추진하고 있다. 과기의전원은 의학교육 단계부터 과학 및 공학적 소양을 갖춘 의사공학자를 양성하고 이후 박사과정을 통해 MD-데이터공학자·AI전문가·전자공학자·신약개발자 등으로 양성하는 것을 목표로 하고 있다.
우리 대학이 과기의전원을 신설하려는 이유는 현재의 의과학대학원만으로 미래의 바이오의료 환경에 완벽하게 대응하기는 어렵기 때문이다. 의과학대학원은 기존의 의과대학을 졸업한 의사를 대상으로 운영되는 프로그램으로 생명과학분야의 연구에는 탁월한 성과를 냈지만, 공학분야에서는 아직 성과가 미약하다. 이는 의과학대학원 연구자의 학술적 배경이 의학이다 보니 지금처럼 전공자도 따라잡기 벅찰 만큼 빠르게 발전하는 공학적 자원을 자유자재로 활용하기는 어렵고, 최신 기술적 성과를 신속하게 의료 분야에 접목하기는 어렵기 때문이다. 과기의전원은 과학과 공학을 기반으로 의학적 소양을 갖춘 인재를 양성하는 데 목표를 둔다. 의학교육단계부터 시작하는 MD-PhD 융합 과정을 운영하려는 이유가 여기에 있다.
과기의전원은 이처럼 급변하는 기술과 산업 트렌드를 바이오의료와 실시간으로 조화시키는 특화된 인재를 양성함으로써 바이오의료의 최신 연구 성과가 산업계에 조기에 안착하는 데 중요한 역할을 할 것이다. 무엇보다 학부 때부터 공학 기반 의료라는 특화된 교육을 실시한다면 과학/공학박사와 임상의 훈련 과정을 모두 거쳐야 했던 기존의 의사과학자 양성과정에 비해 훨씬 신속하게 바이오의료 산업에 필요한 전문가를 공급할 수 있을 것이다.
한편으로는 우수한 과학기술 인재에게 ‘공학과 의학의 융합’이라는 새로운 진로를 제시하여 의료 분야를 지망하는 우수한 인재들이 자신의 관심사를 좇아 연구자의 길을 선택하는 데 기여할 것으로 기대된다. 이처럼 기존의 의학이나 공학과 전혀 다른 융합교육을 받은 혁신 인재들이 바이오헬스 산업의 주역으로 성장한다면 우리나라도 연간 2조달러가 넘는 글로벌 바이오 헬스산업 시장의 퍼스트무버(First-mover)에 당당히 이름을 올릴 수 있을 것이다.
2023.09.12 조회수 2053
팬데믹을 예견할 의사공학자 양성을 꿈꾸며
최근 25년간 노벨 생리의학상 수상자의 37%, 글로벌 상위 10개 제약회사 대표 과학책임자의 70%가 의사과학자다. 코로나를 겪으며 한국에서도 임상 현장과 최신 연구를 연결하는 가교 역할을 하는 의사과학자 양성이 더욱 절실해졌다. 우리 정부도 바이오·디지털헬스 글로벌 중심국가로의 도약을 위해 의사과학자 육성사업을 국정과제로 추진하고 있으며, 과학적 소양을 바탕으로 임상의 과제를 해결하는 의사과학자가 의료계와 바이오산업의 화두로 떠오르고 있다.
우리 대학은 글로벌 바이오헬스사업을 선두할 MD-데이터 공학자, AI 전문가 등의 의사공학자 양성을 위해 그간 추진해온 의과학대학원의 성공적인 운영을 12일 밝혔다. 이와 함께 그간의 성과를 바탕으로 바이오의료 분야에 특화된 과학자 및 공학자 양성을 위해 과학기술의학전문대학원을 설립할 계획이라고 밝혔다.
우리 대학은 2004년 의과학대학원을 설립하여 의사들이 첨단과학 연구역량을 습득할 수 있는 혁신적인 교육환경을 마련하고 현재까지 184명의 의사과학자를 양성하여 산·학·연·병 생태계에 새로운 활력을 불어넣는데 성공하였다. 국내 이공계대학 최초로 의사를 대상으로 선도 연구자 양성을 위한 의사과학자 양성과정(박사학위)을 시행하여 지난 30여년 간 우리나라 의사과학자 양성의 절반 이상을 담당했다.
KAIST 의과학대학원에서는 의학, 생명과학, 자연과학, 공학 등 다양한 학문적 배경을 지닌 28명의 교수진이 연간 총액 330억 원이 넘는 규모의 다학제 융합연구와 교육을 수행하고 있다. 이러한 연구 환경은 우수한 실적으로 이어져, 연간 100편 이상의 SCI급 논문이 의과학대학원에서 발표된다. 논문의 질도 세계 최고 수준이다. 발표 논문의 FWCI(논문영향력지수)의 평균도 3.59에 달한다. 참고로 세계 상위 20개 대학의 FWCI 평균값은 2.06이다.
의과학대학원의 연구가 질적으로 높은 수준을 유지하는 데는 설립 이후 KAIST의 연구풍토로 자리잡은 ‘문제해결형’ 접근법이 큰 역할을 했다. 해결할 과제와 목표를 명확하게 정의하고, 현재 보유한 자원을 고려하여 해결 전략을 수립하는 공학적 방법론이다. 대표적인 사례가 코로나19 팬데믹 기간 중 의과학대학원 신의철 교수가 수행한 연구다. 신 교수 연구팀은 코로나19 대응 방안을 모색하는 과정에서 바이러스에 대한 인체 면역반응의 특성을 규명하여 코로나19 환자의 치료 전략을 마련하는 데 기여했다.
KAIST 특유의 공학적인 방법론 덕분에 의과학대학원은 임상 현장에서 해답을 찾기 어려운 문제를 해결하는 데 탁월한 역량을 보인다. 김진국 교수는 데이터 과학을 기반으로 진단 프로세스를 설계하여 유전체 분석으로 희귀질환을 조기에 찾아내 환자맞춤형 치료제를 개발하는 방법을 제시했다. 김 교수의 성과는 난치병 치료에 중대한 돌파구를 마련하여 세계적으로 주목받았다. 의과학대학원 박종은 교수 연구팀은 인공지능을 활용한 빅데이터 분석을 바탕으로 신개념 암 치료에 활용할 수 있는 ‘스마트 면역세포’를 개발하는 데 성공했다. 박 교수 연구팀의 출발점 역시 데이터과학과 인공지능이었다. 연구팀은 KAIST 내 협력 연구를 통해 수백만 개의 세포에 대한 유전자 발현 데이터베이스를 구축하고, 종양세포와 정상세포 간 유전자 발현 양상 차이를 찾아내는 딥러닝 알고리즘을 개발했다.
의과학대학원의 질병문제 해결에 집중한 혁신적인 연구는 의과학대학원 교수와 졸업생의 딥테크 기반의 바이오 벤처 창업으로 이어지고 있다. 대표적인 사례로 의과학대학원 주영석 교수와 이정석 교수는 지놈인사이트를 공동으로 창업하였다. 지놈인사이트는 세계 최초로 전장유전체분석(WGS·Whole Genome Sequencing) 기반 암 정밀진단 플랫폼을 만들고, 샌디에이고로 본사를 이전하여 적극적인 해외 진출에 나서고 있다. 최근에는 WGS 기반 암 정밀진단 서비스 ‘캔서비전(CancerVision)’을 미국에서 출시하였다. 이외에도 김필한 교수(아이빔테크놀로지(주), CEO), 이정호 교수(소바젠(주), CTO) 등 약 10명의 교원이 6개 기업을 창업했으며, 의과학대학원을 졸업한 의사과학자들도 온코크로스 등 다양한 창업 사례를 내고 있다. 온코크로스는 인공지능을 기반으로 한 의약개발 솔루션 기업이다.
의과학대학원의 우수한 연구 성과는 의과학대학원 교수와 학생에 대한 높은 평가로 이어지고 있다. 의과학대학원의 고규영 교수(특훈교수)는 2023년 대한민국 최고 과학기술인상을 수상하였고, 신의철 교수와 함께 기초과학연구원(IBS) 연구단장으로 활동중이다. 의과학대학원 교수 세 명이 한국연구재단의 개인기초 리더과제에 선정되었고, 네 명이 서경배과학재단의 신진연구자 지원 프로그램에 선정되었다. 그리고 졸업생들은 지난 수년간 분쉬의학상과 아산의학상의 젊은의학자부문, 연강학술상등 젊은과학자에게 수여하는 상의 다수를 수상하였다.
의과학대학원은 KAIST가 보유한 탄탄한 글로벌 네트워크를 바탕으로 국제적인 교류에도 본격적으로 나섰다. 지난 4월에는 미국 보스턴에서 세계적인 연구중심 병원인 하버드의대 매사추세츠 종합병원(MGH) 및 바이오테크놀로지 기업 모더나(Moderna)와 MOU를 체결했다. 이를 바탕으로 향후 보스턴에 소재한 바이오의료 분야 기관들과 의과학자 양성을 위한 공동연구, 인적교류 등 국제 협력을 이어나갈 계획이다.
우리 대학 의과학대학원이 적지 않은 성과를 낳았지만 여전히 우리나라의 의사과학자는 부족하다. 현재 우리나라의 의사과학자는 전체 의사의 1% 미만으로 미국 등 선진국과 비교하면 턱없이 적다. 게다가 임상을 위한 기초 이론을 연구하는 의사과학자를 넘어, 진단이나 치료의 효율적인 프로세스와 방법론을 개발하는 의사공학자의 역할에 대한 인식이 커지고 있지만 의사공학자의 양성은 거의 전무하다. 바이오헬스 산업생태계를 구축하려면 두 부류의 인재가 모두 필요하다. 특히 AI와 빅데이터를 이용한 연구와 진단 및 치료제 개발이 일반화될 것이 자명함을 고려하면 의학에 대한 공학적인 접근이 가능한 의사공학자의 양성을 더욱 시급하다.
이미 산업계에서도 지각변동이 일어나고 있다. 바이오의료는 더 이상 제약회사나 대형병원의 전담분야가 아니다. ‘디지털 의료’라는 현재의 바이오의료 패러다임 전환을 이끄는 주축은 다름아닌 애플, 구글, IBM 아마존, NVIDIA와 같은 이른바 ‘빅테크’다. 국내에서도 삼성 등 IT 분야의 대기업들이 이러한 흐름에 동참하여 바이오의료 분야에 적극적으로 진출하려 한다. 그러나 우리나라에서는 과학과 공학을 기반으로 바이오의료의 문제를 해결하려는 의사과학자와 의사공학자가 부족해서 세계적인 흐름을 따라잡기 쉽지 않다.
이에 우리 대학은 메디컬 산업의 대전환에 대비하고자 새로운 도전을 준비하고 있다. 그간 축적해 온 의사과학자 양성 시스템과 노하우를 기반으로 ‘과학기술의학전문대학원(과기의전원)’의 설립을 추진하고 있다. 과기의전원은 의학교육 단계부터 과학 및 공학적 소양을 갖춘 의사공학자를 양성하고 이후 박사과정을 통해 MD-데이터공학자·AI전문가·전자공학자·신약개발자 등으로 양성하는 것을 목표로 하고 있다.
우리 대학이 과기의전원을 신설하려는 이유는 현재의 의과학대학원만으로 미래의 바이오의료 환경에 완벽하게 대응하기는 어렵기 때문이다. 의과학대학원은 기존의 의과대학을 졸업한 의사를 대상으로 운영되는 프로그램으로 생명과학분야의 연구에는 탁월한 성과를 냈지만, 공학분야에서는 아직 성과가 미약하다. 이는 의과학대학원 연구자의 학술적 배경이 의학이다 보니 지금처럼 전공자도 따라잡기 벅찰 만큼 빠르게 발전하는 공학적 자원을 자유자재로 활용하기는 어렵고, 최신 기술적 성과를 신속하게 의료 분야에 접목하기는 어렵기 때문이다. 과기의전원은 과학과 공학을 기반으로 의학적 소양을 갖춘 인재를 양성하는 데 목표를 둔다. 의학교육단계부터 시작하는 MD-PhD 융합 과정을 운영하려는 이유가 여기에 있다.
과기의전원은 이처럼 급변하는 기술과 산업 트렌드를 바이오의료와 실시간으로 조화시키는 특화된 인재를 양성함으로써 바이오의료의 최신 연구 성과가 산업계에 조기에 안착하는 데 중요한 역할을 할 것이다. 무엇보다 학부 때부터 공학 기반 의료라는 특화된 교육을 실시한다면 과학/공학박사와 임상의 훈련 과정을 모두 거쳐야 했던 기존의 의사과학자 양성과정에 비해 훨씬 신속하게 바이오의료 산업에 필요한 전문가를 공급할 수 있을 것이다.
한편으로는 우수한 과학기술 인재에게 ‘공학과 의학의 융합’이라는 새로운 진로를 제시하여 의료 분야를 지망하는 우수한 인재들이 자신의 관심사를 좇아 연구자의 길을 선택하는 데 기여할 것으로 기대된다. 이처럼 기존의 의학이나 공학과 전혀 다른 융합교육을 받은 혁신 인재들이 바이오헬스 산업의 주역으로 성장한다면 우리나라도 연간 2조달러가 넘는 글로벌 바이오 헬스산업 시장의 퍼스트무버(First-mover)에 당당히 이름을 올릴 수 있을 것이다.
2023.09.12 조회수 2053 -
 갈색 지방 열 생성 조절 인자 규명
우리 대학 의과학대학원 서재명 교수가 한국생명공학연구원(원장 김장성, 이하 생명연) 대사제어연구센터 배광희 박사, 김원곤 박사 연구팀과 공동연구를 통해 갈색지방의 신규 대사 조절 인자를 규명했다고 밝혔다.
갈색지방은 백색지방과는 달리 열 생성을 통해 에너지를 소모하며 갈색지방의 활성은 나이나 신체 대사적 상태 특히, 비만과 반비례 관계를 가지고 있다. 이러한 특성으로 갈색지방은 비만과 대사 질환 제어의 새로운 치료제 표적으로 간주되고 있다. 세포 내 에너지를 생성하는 미토콘드리아 기질에 위치한 짝풀림 단백질(UCP1)이 갈색지방의 열 생성 과정에서 핵심적인 역할을 하는 것으로 알려져 있으나, 다른 열 생성 인자들에 관해서는 많이 알려지지 않았다.
공동 연구팀은 갈색지방의 RNA 전사체와 단백질체 정보를 이용한 다중오믹스 분석을 통해 LETMD1이라는 단백질이 갈색지방조직의 분화 및 발달 단계에서 선택적으로 발현되고 있음을 발견했다. 나아가 LETMD1 단백질이 기존 보고와는 달리 미토콘드리아 기질에 위치하고 있음을 새롭게 확인했다.
LETMD1 유전자 결핍 마우스를 제작하여 추위에 노출 시킨 결과, UCP1 단백질의 발현이 억제되어 있어 체온과 호흡을 유지시키지 못한다는 결과를 관찰했으며, 기전 연구를 통해 LETMD1 단백질이 호흡복합체의 발현과 기능에 영향을 준다는 사실을 밝혔다.
공동 제1 저자인 김광은 박사는 "갈색지방은 섭취한 에너지를 열로 전환할 수 있기 때문에, LETMD1 단백질을 통해 비만 등 대사성 질환의 예방 및 중재기술 개발에 활용될 수 있을 것ˮ이라고 말했다.
우리 대학 의과학대학원 김광은 박사 (현 서울대학교 화학부 박사후연구원)와 생명연 박안나 박사 (현 미시간대 의대 박사후연구원)가 공동 제 1 저자로 참여한 이번 연구는 국제 학술지 `네이쳐 커뮤니케이션즈(Nature Communications)' 6월 23일자 온라인판에 출판되었다. (논문명 : Mitochondrial matrix protein LETMD1 maintains thermogenic capacity of brown adipose tissue in male mice).
이번 연구는 과기정통부 중견연구자 지원사업, 산업자원부 알키미스트사업, 국가신약개발사업, 생명연 주요사업, KAIST 국제공동연구지원사업의 지원으로 수행되었다.
2023.07.31 조회수 2182
갈색 지방 열 생성 조절 인자 규명
우리 대학 의과학대학원 서재명 교수가 한국생명공학연구원(원장 김장성, 이하 생명연) 대사제어연구센터 배광희 박사, 김원곤 박사 연구팀과 공동연구를 통해 갈색지방의 신규 대사 조절 인자를 규명했다고 밝혔다.
갈색지방은 백색지방과는 달리 열 생성을 통해 에너지를 소모하며 갈색지방의 활성은 나이나 신체 대사적 상태 특히, 비만과 반비례 관계를 가지고 있다. 이러한 특성으로 갈색지방은 비만과 대사 질환 제어의 새로운 치료제 표적으로 간주되고 있다. 세포 내 에너지를 생성하는 미토콘드리아 기질에 위치한 짝풀림 단백질(UCP1)이 갈색지방의 열 생성 과정에서 핵심적인 역할을 하는 것으로 알려져 있으나, 다른 열 생성 인자들에 관해서는 많이 알려지지 않았다.
공동 연구팀은 갈색지방의 RNA 전사체와 단백질체 정보를 이용한 다중오믹스 분석을 통해 LETMD1이라는 단백질이 갈색지방조직의 분화 및 발달 단계에서 선택적으로 발현되고 있음을 발견했다. 나아가 LETMD1 단백질이 기존 보고와는 달리 미토콘드리아 기질에 위치하고 있음을 새롭게 확인했다.
LETMD1 유전자 결핍 마우스를 제작하여 추위에 노출 시킨 결과, UCP1 단백질의 발현이 억제되어 있어 체온과 호흡을 유지시키지 못한다는 결과를 관찰했으며, 기전 연구를 통해 LETMD1 단백질이 호흡복합체의 발현과 기능에 영향을 준다는 사실을 밝혔다.
공동 제1 저자인 김광은 박사는 "갈색지방은 섭취한 에너지를 열로 전환할 수 있기 때문에, LETMD1 단백질을 통해 비만 등 대사성 질환의 예방 및 중재기술 개발에 활용될 수 있을 것ˮ이라고 말했다.
우리 대학 의과학대학원 김광은 박사 (현 서울대학교 화학부 박사후연구원)와 생명연 박안나 박사 (현 미시간대 의대 박사후연구원)가 공동 제 1 저자로 참여한 이번 연구는 국제 학술지 `네이쳐 커뮤니케이션즈(Nature Communications)' 6월 23일자 온라인판에 출판되었다. (논문명 : Mitochondrial matrix protein LETMD1 maintains thermogenic capacity of brown adipose tissue in male mice).
이번 연구는 과기정통부 중견연구자 지원사업, 산업자원부 알키미스트사업, 국가신약개발사업, 생명연 주요사업, KAIST 국제공동연구지원사업의 지원으로 수행되었다.
2023.07.31 조회수 2182 -
 희귀질환 환자 치료제 개발 가능해지다
희귀질환들, 특히 뇌나 눈같이 재생되지 않는 조직을 손상시키는 질병들은, 한 번 증상이 시작되면 치료를 통해 되돌릴 수 없기 때문에 증상이 시작되기 전에 진단하고 치료를 시작하는 것이 중요하다. 대부분 희귀질환에 대해서는 치료제가 없는데, 환자맞춤형 치료제 개발이 가능함을 제시해 화제다.
우리 대학 의과학대학원 김진국 교수 연구팀이 희귀질환 환자맞춤형 치료에 가이드라인을 제시하는 연구 결과를 세계 최고 권위의 학술지 중 하나인 ‘네이처(Nature)’지에 발표했다고 13일 밝혔다.
연구 결과에 따르면 이러한 환자 중에서도 약 10%에 대해서는 환자맞춤형 치료제 개발이 가능하다는 것이다. 또한 그 10%의 환자들을 유전체 기반 진단을 활용해 증상이 시작되기 전이라도 신속하고 체계적으로 선별하는 방법을 연구팀은 제시했다.
지금까지는 진단이 되더라도 대부분의 경우 치료제가 없기 때문에 환자들과 가족들이 진단에 소극적인 경우가 있었으나 이번 연구결과를 통해 같은 질환이라도 돌연변이에 따라서 환자맞춤형 치료가 가능할 수 있다는 것이 확인되었기 때문에 유전체 기반 진단에 더 적극적으로 참여함으로써 환자들을 조기에 진단하고 하고 치료를 고려할 수 있을 것으로 기대된다.
향후 유전체 기반 진단의 비용이 크게 떨어지면서 유전체 기반의 진단이 환자뿐만 아니라 모든 신생아에게도 적용되기 시작하면 증상이 시작되기 전에 진단되고 환자맞춤형 치료가 시작되는 사례가 많아질 것으로 기대된다. 실제로 연구팀은 이번 연구에서 신생아 때 유전체 분석을 통해 진단된 환자 1명에 대해서 환자맞춤형 치료제 개발을 진행하고 환자맞춤형 임상시험에 진입한 사례를 보고했다.
김진국 교수는 하버드 의과대학 박사후연구원으로 근무하던 지난 2019년에 RNA기반 신약 개발 플랫폼을 활용해 희귀질환 환자 한 명에 대한 밀라센(milasen)이라는 환자맞춤형 치료제를 세계 최초로 개발하고 세계 최고 권위의 학술지 중 하나인 ‘뉴잉글랜드 저널 오브 메디슨(New England Journal of Medicine)’지에 발표한 바 있다.
본 연구는 김 교수가 3년 전 KAIST에 조교수로 부임한 후 진행한 후속 연구로서, 김 교수는 모세혈관 확장성 운동실조 증후군(ataxia-telangiectasia 또는 A-T)이라는 희귀질환에 대한 미국의 환자 재단과의 협업을 통해 대규모 환자군에 대한 유전체 분석으로 약 10%의 환자들에 대해 환자맞춤형 치료가 가능하다는 것을 보이고 유전체 검사를 통해서 이런 환자들을 효과적으로 발굴하는 체계를 제시하고 검증했다. 또한 이를 통해 발견한 환자맞춤형 치료가능 환자 중 치료의 성공 가능성이 가장 큰 환자 1명에 대해서 환자맞춤형 치료가능 돌연변이를 확인하고 환자맞춤형 치료제인 아티펙센(atipeksen)을 개발 후 그 환자에 대한 맞춤형 임상시험을 진행하고 있는 사례를 보고했다.
우리 대학에서는 김진국 교수가 공동교신저자, 의과학대학원 우시재 박사과정 학생이 공동 제1 저자로 참여하고 A-T 아동 프로젝트(A-T Children’s Project) 재단 및 하버드 의과대학과의 협업으로 진행한 이번 연구는 국제 학술지 네이처(Nature)지에 7월 12일 온라인(advanced online publication) 형태로 출판됐다. (논문명 : A framework for individualized splice-switching oligonucleotide therapy).
김 교수는 "이번 연구는 희귀질환 환자들의 진료에 있어서, 지금까지 진단 위주의 진료에서 치료 위주의 치료로의 전환을 가속화할 것이며, 지난 2013년 환자의 진단을 위해 정립되었던 미국임상유전학회(ACMG) 가이드라인 연구가 발표된 이후 희귀질환 진료 가이드라인에 있어서 패러다임의 전환을 가져올 것ˮ 이라고 말했다.
또한 “환자맞춤형 치료전략은 현재로서는 기술적인 이유로 뇌, 눈, 및 간에 영향을 미치는 질환들에만 적용할 수 있지만 추후 기술개발을 통해서 다른 질병들에도 적용될 가능성이 있다”고 덧붙였다.
이번 연구는 한국연구재단 해외우수과학자유치사업Plus(Brain Pool Plus) 사업, 기초연구실 사업, 국가바이오빅데이터 사업, 의사과학자양성 사업, 아산사회복지재단의 지원을 받아 수행됐다.
2023.07.13 조회수 2294
희귀질환 환자 치료제 개발 가능해지다
희귀질환들, 특히 뇌나 눈같이 재생되지 않는 조직을 손상시키는 질병들은, 한 번 증상이 시작되면 치료를 통해 되돌릴 수 없기 때문에 증상이 시작되기 전에 진단하고 치료를 시작하는 것이 중요하다. 대부분 희귀질환에 대해서는 치료제가 없는데, 환자맞춤형 치료제 개발이 가능함을 제시해 화제다.
우리 대학 의과학대학원 김진국 교수 연구팀이 희귀질환 환자맞춤형 치료에 가이드라인을 제시하는 연구 결과를 세계 최고 권위의 학술지 중 하나인 ‘네이처(Nature)’지에 발표했다고 13일 밝혔다.
연구 결과에 따르면 이러한 환자 중에서도 약 10%에 대해서는 환자맞춤형 치료제 개발이 가능하다는 것이다. 또한 그 10%의 환자들을 유전체 기반 진단을 활용해 증상이 시작되기 전이라도 신속하고 체계적으로 선별하는 방법을 연구팀은 제시했다.
지금까지는 진단이 되더라도 대부분의 경우 치료제가 없기 때문에 환자들과 가족들이 진단에 소극적인 경우가 있었으나 이번 연구결과를 통해 같은 질환이라도 돌연변이에 따라서 환자맞춤형 치료가 가능할 수 있다는 것이 확인되었기 때문에 유전체 기반 진단에 더 적극적으로 참여함으로써 환자들을 조기에 진단하고 하고 치료를 고려할 수 있을 것으로 기대된다.
향후 유전체 기반 진단의 비용이 크게 떨어지면서 유전체 기반의 진단이 환자뿐만 아니라 모든 신생아에게도 적용되기 시작하면 증상이 시작되기 전에 진단되고 환자맞춤형 치료가 시작되는 사례가 많아질 것으로 기대된다. 실제로 연구팀은 이번 연구에서 신생아 때 유전체 분석을 통해 진단된 환자 1명에 대해서 환자맞춤형 치료제 개발을 진행하고 환자맞춤형 임상시험에 진입한 사례를 보고했다.
김진국 교수는 하버드 의과대학 박사후연구원으로 근무하던 지난 2019년에 RNA기반 신약 개발 플랫폼을 활용해 희귀질환 환자 한 명에 대한 밀라센(milasen)이라는 환자맞춤형 치료제를 세계 최초로 개발하고 세계 최고 권위의 학술지 중 하나인 ‘뉴잉글랜드 저널 오브 메디슨(New England Journal of Medicine)’지에 발표한 바 있다.
본 연구는 김 교수가 3년 전 KAIST에 조교수로 부임한 후 진행한 후속 연구로서, 김 교수는 모세혈관 확장성 운동실조 증후군(ataxia-telangiectasia 또는 A-T)이라는 희귀질환에 대한 미국의 환자 재단과의 협업을 통해 대규모 환자군에 대한 유전체 분석으로 약 10%의 환자들에 대해 환자맞춤형 치료가 가능하다는 것을 보이고 유전체 검사를 통해서 이런 환자들을 효과적으로 발굴하는 체계를 제시하고 검증했다. 또한 이를 통해 발견한 환자맞춤형 치료가능 환자 중 치료의 성공 가능성이 가장 큰 환자 1명에 대해서 환자맞춤형 치료가능 돌연변이를 확인하고 환자맞춤형 치료제인 아티펙센(atipeksen)을 개발 후 그 환자에 대한 맞춤형 임상시험을 진행하고 있는 사례를 보고했다.
우리 대학에서는 김진국 교수가 공동교신저자, 의과학대학원 우시재 박사과정 학생이 공동 제1 저자로 참여하고 A-T 아동 프로젝트(A-T Children’s Project) 재단 및 하버드 의과대학과의 협업으로 진행한 이번 연구는 국제 학술지 네이처(Nature)지에 7월 12일 온라인(advanced online publication) 형태로 출판됐다. (논문명 : A framework for individualized splice-switching oligonucleotide therapy).
김 교수는 "이번 연구는 희귀질환 환자들의 진료에 있어서, 지금까지 진단 위주의 진료에서 치료 위주의 치료로의 전환을 가속화할 것이며, 지난 2013년 환자의 진단을 위해 정립되었던 미국임상유전학회(ACMG) 가이드라인 연구가 발표된 이후 희귀질환 진료 가이드라인에 있어서 패러다임의 전환을 가져올 것ˮ 이라고 말했다.
또한 “환자맞춤형 치료전략은 현재로서는 기술적인 이유로 뇌, 눈, 및 간에 영향을 미치는 질환들에만 적용할 수 있지만 추후 기술개발을 통해서 다른 질병들에도 적용될 가능성이 있다”고 덧붙였다.
이번 연구는 한국연구재단 해외우수과학자유치사업Plus(Brain Pool Plus) 사업, 기초연구실 사업, 국가바이오빅데이터 사업, 의사과학자양성 사업, 아산사회복지재단의 지원을 받아 수행됐다.
2023.07.13 조회수 2294 -
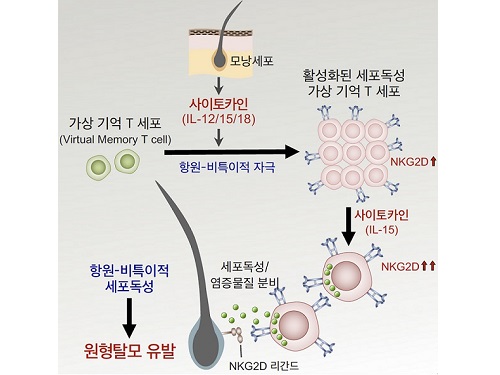 원형탈모증 일으키는 새로운 면역 T세포 발견
원형탈모는 1-2%의 유병률을 갖는 비교적 흔히 발생하는 질환으로 모낭을 침범하는 염증성 질환이다. 이는 원형의 탈모반을 특징으로 하며, 두발이나 우리 몸의 모든 털을 침범할 수 있는 비흉터성 자가면역성 탈모 질환으로, 앓고 있는 환자들은 외모에 많은 변화가 생겨 굉장한 스트레스를 받게 된다. 원형탈모증은 면역세포에 의해 발생되는 자가면역질환으로 알려져있지만 발병 기전은 지금까지 명확히 알려지지 않았다.
우리 대학 의과학대학원 박수형 교수(KAIST 전염병대비센터 센터장) 연구팀이 신의철 KAIST 의과학대학원 교수(IBS 한국바이러스기초연구소 바이러스면역연구센터장), 석준 중앙대학교병원 피부과 교수와 공동연구를 통해 만성 염증질환인 원형탈모증의 발병 기전을 발견하고 새로운 치료 전략을 제시했다고 4일 밝혔다.
연구진은 원형탈모 환자의 피부 조직 및 혈액과 원형탈모를 유도한 쥐의 피부와 림프절의 분석을 통해 가상기억 T 세포(Virtual memory T cell)로부터 유래된 새로운 면역세포군이 원형탈모증 발병의 핵심 원인임을 최초로 규명했다.
가상기억 T 세포는 항원 특이적인 자극을 받지 않았음에도 불구하고, 활성화된 면역기능을 이미 갖고 있는 세포군으로, 이들은이러스, 박테리아, 기생충 감염 등을 조절하거나 암세포를 제거하는데 도움을 준다고 알려져 왔다. 연구진은 피부에서 분비된 사이토카인(IL-12, IL-15, IL-18)이 가상기억 T세포를 활성화시켜 높은 세포독성 능력을 갖는 면역세포군으로의 분화를 일으키고, 이렇게 활성화된 면역세포는 수용체(NKG2D)를 통해 항원 비특이적인 세포독성 작용으로 모낭세포를 파괴하여 원형탈모증을 유발시키는 것을 발견하였다. 또한, 연구진은 사이토카인과 수용체(NKG2D)의 기능을 억제하여 원형탈모증의 발생을 막을 수 있음을 확인했다.
이번 연구 결과는 인체 내에서 만성 염증을 일으킬 수 있는 새로운 면역세포를 발견하고 그 특성을 밝힘으로써, 만성 염증질환 및 자가면역질환의 병인 및 치료를 새로운 시각에서 바라볼 수 있게 했다는 점에서 큰 의의가 있다.
중앙대학교병원 석준 교수, 우리 대학 의과학대학원 조성동 박사과정이 공동 제1 저자로 참여한 이번 연구 결과는 면역학 분야 세계적 권위지인 ‘네이처 이뮤놀로지(Nature Immunology)’에 게재됐다 (논문명: A virtual memory CD8+ T cell-originated distinct cell subset causes alopecia areata through innate-like cytotoxicity).
박수형 교수는 “이번 연구 결과는 가상기억 T 세포가 몸을 보호하는 역할을 하지 않고, 항원 비특이적인 자극에 의해 활성화된 후 오히려 염증질환을 유발할 수 있음을 최초로 보여주었다는 점에서 학문적으로나 의학적으로 큰 의미가 있다”고 말하고, “추가 연구를 통해 항체 치료제를 신약 개발한다면 다양한 만성 염증질환의 발생에 대한 새로운 치료 전략을 제시할 수 있을 것이다”라고 덧붙였다.
이번 연구는 과학기술정보통신부 중견연구자지원사업, 4대 과학기술원 공동연구프로젝트, 대한모발학회 기초분야 연구비의 지원을 받아 수행됐다.
2023.07.04 조회수 2374
원형탈모증 일으키는 새로운 면역 T세포 발견
원형탈모는 1-2%의 유병률을 갖는 비교적 흔히 발생하는 질환으로 모낭을 침범하는 염증성 질환이다. 이는 원형의 탈모반을 특징으로 하며, 두발이나 우리 몸의 모든 털을 침범할 수 있는 비흉터성 자가면역성 탈모 질환으로, 앓고 있는 환자들은 외모에 많은 변화가 생겨 굉장한 스트레스를 받게 된다. 원형탈모증은 면역세포에 의해 발생되는 자가면역질환으로 알려져있지만 발병 기전은 지금까지 명확히 알려지지 않았다.
우리 대학 의과학대학원 박수형 교수(KAIST 전염병대비센터 센터장) 연구팀이 신의철 KAIST 의과학대학원 교수(IBS 한국바이러스기초연구소 바이러스면역연구센터장), 석준 중앙대학교병원 피부과 교수와 공동연구를 통해 만성 염증질환인 원형탈모증의 발병 기전을 발견하고 새로운 치료 전략을 제시했다고 4일 밝혔다.
연구진은 원형탈모 환자의 피부 조직 및 혈액과 원형탈모를 유도한 쥐의 피부와 림프절의 분석을 통해 가상기억 T 세포(Virtual memory T cell)로부터 유래된 새로운 면역세포군이 원형탈모증 발병의 핵심 원인임을 최초로 규명했다.
가상기억 T 세포는 항원 특이적인 자극을 받지 않았음에도 불구하고, 활성화된 면역기능을 이미 갖고 있는 세포군으로, 이들은이러스, 박테리아, 기생충 감염 등을 조절하거나 암세포를 제거하는데 도움을 준다고 알려져 왔다. 연구진은 피부에서 분비된 사이토카인(IL-12, IL-15, IL-18)이 가상기억 T세포를 활성화시켜 높은 세포독성 능력을 갖는 면역세포군으로의 분화를 일으키고, 이렇게 활성화된 면역세포는 수용체(NKG2D)를 통해 항원 비특이적인 세포독성 작용으로 모낭세포를 파괴하여 원형탈모증을 유발시키는 것을 발견하였다. 또한, 연구진은 사이토카인과 수용체(NKG2D)의 기능을 억제하여 원형탈모증의 발생을 막을 수 있음을 확인했다.
이번 연구 결과는 인체 내에서 만성 염증을 일으킬 수 있는 새로운 면역세포를 발견하고 그 특성을 밝힘으로써, 만성 염증질환 및 자가면역질환의 병인 및 치료를 새로운 시각에서 바라볼 수 있게 했다는 점에서 큰 의의가 있다.
중앙대학교병원 석준 교수, 우리 대학 의과학대학원 조성동 박사과정이 공동 제1 저자로 참여한 이번 연구 결과는 면역학 분야 세계적 권위지인 ‘네이처 이뮤놀로지(Nature Immunology)’에 게재됐다 (논문명: A virtual memory CD8+ T cell-originated distinct cell subset causes alopecia areata through innate-like cytotoxicity).
박수형 교수는 “이번 연구 결과는 가상기억 T 세포가 몸을 보호하는 역할을 하지 않고, 항원 비특이적인 자극에 의해 활성화된 후 오히려 염증질환을 유발할 수 있음을 최초로 보여주었다는 점에서 학문적으로나 의학적으로 큰 의미가 있다”고 말하고, “추가 연구를 통해 항체 치료제를 신약 개발한다면 다양한 만성 염증질환의 발생에 대한 새로운 치료 전략을 제시할 수 있을 것이다”라고 덧붙였다.
이번 연구는 과학기술정보통신부 중견연구자지원사업, 4대 과학기술원 공동연구프로젝트, 대한모발학회 기초분야 연구비의 지원을 받아 수행됐다.
2023.07.04 조회수 2374 -
 고규영 특훈교수, 올해 대한민국최고과학기술인상 수상
과학기술정보통신부와 한국과학기술단체총연합회는 올해 대한민국최고과학기술인상 수상자로 고규영 우리 대학 의과학대학원 특훈교수를 선정했다고 2일 밝혔다.
고 교수는 치매 등 퇴행성 뇌 질환을 유발하는 뇌 속 노폐물이 뇌 밖으로 배출되는 주요 경로가 뇌 하부에 있는 뇌막 림프관임을 세계 최초로 규명하고 나이가 들수록 이 뇌막 림프관의 기능이 저하돼 노폐물 배출 능력이 떨어짐을 확인했다. 이전에는 뇌척수액에 녹아든 노폐물과 독성이 뇌 밖으로 배출되는 경로가 베일에 싸여 있었다.
이 연구 결과는 퇴행성 뇌 질환의 예방과 치료에 있어 새로운 방향을 제시했다는 평가를 받으며 최고 권위의 국제 학술지 '네이처'와 '사이언스' 등에 게재돼 자주 인용되고 있다.
고 교수는 연구 중심 의사과학자로서 전북대 의대에서 학사, 동 대학원에서 석사와 박사 학위를 받았다. 이후 포항공대 생명과학과 부교수 등을 거쳐 현재 KAIST 의과학대학원 특훈교수와 IBS 혈관연구단장을 지내고 있다.
고 교수는 지난달 30일 정부서울청사에서 진행된 브리핑에서 "수상해 매우 기쁘다"며 "계속 연구를 진행해 뇌 림프관을 통해 노폐물이나 독성 물질이 원활하게 빠져나갈 수 있게 하는 방법을 찾아내 언젠가는 치매 예방과 치료에 크게 기여할 것"이라고 포부를 밝혔다.
또 그는 지금까지 성과를 바탕으로 현재 영장류에 대한 실험을 진행하고 있다며 확증되면 환자를 대상으로도 연구하고 싶다고 말했다.
과기정통부는 고 교수가 이 밖에도 림프관 경유 암세포가 림프절로 전이하기 위해 지방산을 핵심 연료로 활용한다는 사실과 녹내장의 발생 원인 등을 규명하는 등 선도적인 성과를 도출했다고 밝혔다.
또 현재까지 35명의 박사와 3명의 석사를 배출하는 등 인재 양성에도 이바지하고 있다고 덧붙였다.
한편 그는 브리핑에서 국내 의사과학자의 필요성에 대해서도 입을 열었다. 그는 "국내 의사 13만명 중 성형이나 미용 분야에 3만명이 있는데 그것도 필요한 부분이지만 국가 발전이나 미래를 위해서 연구해야 한다"며 "의대·치의대·한의대에 4천명이 있는 것으로 아는데 1%인 40명만 중계 연구나 기초 연구를 하면 블록버스터 약도 만드는 리더가 될거라 본다"고 말했다.
이어 그는 "KAIST에서 1년에 의사과학자를 30명씩 배출해도 이들이 다시 병원으로 돌아가 교수가 된다"며 "연구할 수 있도록 분위기를 만들어주고 병원이나 부처에서 지원해야 한다"고 강조했다.
대한민국최고과학기술인상은 2003년부터 우리나라를 대표할 수 있는 탁월한 연구성과를 이룬 과학기술인에 부여되고 있다. 올해에는 후보자 총 23명을 대상으로 세 단계의 심사 과정을 거쳐 수상자를 선정했다.
과기정통부는 오는 5일 서울 강남구 한국과학기술회관에서 열리는 '제1회 세계 한인과학기술인대회' 개회식에서 고 교수에게 대통령 상장과 상금 3억 원을 수여할 계획이다.
2023.07.03 조회수 2427
고규영 특훈교수, 올해 대한민국최고과학기술인상 수상
과학기술정보통신부와 한국과학기술단체총연합회는 올해 대한민국최고과학기술인상 수상자로 고규영 우리 대학 의과학대학원 특훈교수를 선정했다고 2일 밝혔다.
고 교수는 치매 등 퇴행성 뇌 질환을 유발하는 뇌 속 노폐물이 뇌 밖으로 배출되는 주요 경로가 뇌 하부에 있는 뇌막 림프관임을 세계 최초로 규명하고 나이가 들수록 이 뇌막 림프관의 기능이 저하돼 노폐물 배출 능력이 떨어짐을 확인했다. 이전에는 뇌척수액에 녹아든 노폐물과 독성이 뇌 밖으로 배출되는 경로가 베일에 싸여 있었다.
이 연구 결과는 퇴행성 뇌 질환의 예방과 치료에 있어 새로운 방향을 제시했다는 평가를 받으며 최고 권위의 국제 학술지 '네이처'와 '사이언스' 등에 게재돼 자주 인용되고 있다.
고 교수는 연구 중심 의사과학자로서 전북대 의대에서 학사, 동 대학원에서 석사와 박사 학위를 받았다. 이후 포항공대 생명과학과 부교수 등을 거쳐 현재 KAIST 의과학대학원 특훈교수와 IBS 혈관연구단장을 지내고 있다.
고 교수는 지난달 30일 정부서울청사에서 진행된 브리핑에서 "수상해 매우 기쁘다"며 "계속 연구를 진행해 뇌 림프관을 통해 노폐물이나 독성 물질이 원활하게 빠져나갈 수 있게 하는 방법을 찾아내 언젠가는 치매 예방과 치료에 크게 기여할 것"이라고 포부를 밝혔다.
또 그는 지금까지 성과를 바탕으로 현재 영장류에 대한 실험을 진행하고 있다며 확증되면 환자를 대상으로도 연구하고 싶다고 말했다.
과기정통부는 고 교수가 이 밖에도 림프관 경유 암세포가 림프절로 전이하기 위해 지방산을 핵심 연료로 활용한다는 사실과 녹내장의 발생 원인 등을 규명하는 등 선도적인 성과를 도출했다고 밝혔다.
또 현재까지 35명의 박사와 3명의 석사를 배출하는 등 인재 양성에도 이바지하고 있다고 덧붙였다.
한편 그는 브리핑에서 국내 의사과학자의 필요성에 대해서도 입을 열었다. 그는 "국내 의사 13만명 중 성형이나 미용 분야에 3만명이 있는데 그것도 필요한 부분이지만 국가 발전이나 미래를 위해서 연구해야 한다"며 "의대·치의대·한의대에 4천명이 있는 것으로 아는데 1%인 40명만 중계 연구나 기초 연구를 하면 블록버스터 약도 만드는 리더가 될거라 본다"고 말했다.
이어 그는 "KAIST에서 1년에 의사과학자를 30명씩 배출해도 이들이 다시 병원으로 돌아가 교수가 된다"며 "연구할 수 있도록 분위기를 만들어주고 병원이나 부처에서 지원해야 한다"고 강조했다.
대한민국최고과학기술인상은 2003년부터 우리나라를 대표할 수 있는 탁월한 연구성과를 이룬 과학기술인에 부여되고 있다. 올해에는 후보자 총 23명을 대상으로 세 단계의 심사 과정을 거쳐 수상자를 선정했다.
과기정통부는 오는 5일 서울 강남구 한국과학기술회관에서 열리는 '제1회 세계 한인과학기술인대회' 개회식에서 고 교수에게 대통령 상장과 상금 3억 원을 수여할 계획이다.
2023.07.03 조회수 2427 -
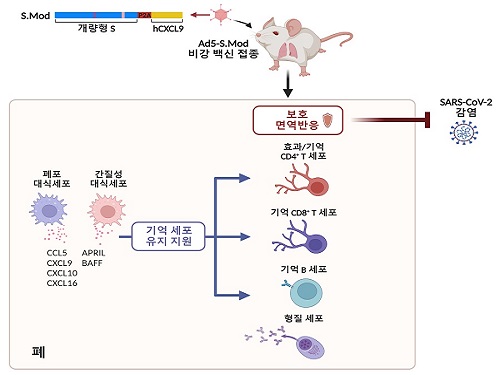 호흡기부터 강력 차단하는 코로나19 백신 개발
코로나바이러스감염증-19는 3년 4개월 만에 비상사태가 해제됐으나, 잦은 돌연변이로 인해 발생한 변이들이 계속해서 보고되고 있어 재유행이 시작될 가능성은 여전히 남아 있다. 이 변이들은 백신 접종이나 감염으로 인해 숙주가 획득한 기존의 면역반응을 회피하는 방향으로 진화하고 있다. 현재 시판되는 근육 접종 백신으로는 바이러스의 확산을 억제할 수 있는 점막 면역은 충분히 일으키기 어렵다는 한계가 있으므로 장기간 지속되는 강력한 점막 면역을 유도할 수 있는 백신의 필요성은 여전하다.
우리 대학 의과학대학원 이흥규 교수 연구팀과 한국화학연구원(원장 이영국)은 아데노바이러스 벡터 플랫폼의 비강 접종 코로나19 백신을 개발하고 마우스 모델을 이용해 이 백신이 장기간 지속되는 강력한 점막 면역을 유도함을 규명했다고 29일 밝혔다.
점막 면역이란 면역 체계를 구성하는 요소 중에서도 호흡기, 소화기, 생식기관 등을 구성하는 체내 상피 조직인 점막에서 작용하는 면역을 말한다. 이는 체내와 체외의 접점이 되는 점막에 침입한 외부 인자를 인지하고 제거해 인체를 감염으로부터 보호하는 방어체계다. 점막이 병원체나 외부 항원이 침입하는 주요 경로라는 점에서 점막 면역은 전신적 면역반응에 비해 병원체의 침입에 빠르게 대응해 감염 및 확산을 막을 수 있다는 장점이 있다.
의과학대학원 연수연구원 정희은 박사가 주도하고 박사과정 구근본, 강병훈 연구원, 김현철 박사, 박장현 박사 및 한국화학연구원 김균도 박사가 참여한 이번 연구에서 연구팀은 아데노바이러스 벡터 플랫폼을 기반으로, 개량된 스파이크 단백질 항원 및 인간 유래 면역증강제(CXCL9)을 탑재한 비강 접종 코로나19 백신(Ad5-S.Mod)을 개발해 그 효능을 실험용 쥐를 이용해 검증했다. 연구팀은 인간 유래 면역증강제가 활성화된 T세포를 특정 위치로 이동하도록 유인한다는 점에 주목해, 이를 백신의 효능을 높이기 위한 면역증강제로 이용하였다.
연구팀은 1회 단일 비강 접종, 혹은 근육-비강 2회 접종하여 백신의 효능을 검증했다. 그 결과 비강 백신이 호흡기 점막의 항체 반응 및 기억 T세포 반응을 높은 수준으로 유도할 수 있음을 확인하였으며, 백신 투여군은 1회 단일 접종만으로도 신종 코로나바이러스 감염 시 100% 생존하였다. 또한 백신 접종으로 만들어진 면역반응은 최소 1년간은 유지된다는 것을 규명해 백신의 강력한 점막 면역반응 유도 능력을 입증했다.
또한, 연구팀은 단일세포 전사체 분석법을 이용해 백신을 접종한 실험용 쥐의 폐 대식세포가 기억 T세포 및 B세포를 유지를 돕는 인자들의 주 생산자이며, 폐 대식세포가 제거되면 기억 T세포 및 B세포가 폐 속에서 확연히 감소함을 확인해 이 세포들이 점막 백신 접종으로 만들어진 호흡기 기억 세포의 유지를 돕고 있음을 규명했다.
이번 연구는 인간 유래 면역증강제(CXCL9)로서 활용해 백신의 효능을 강화한 새로운 백신 설계 전략을 제시하고 있다는 점과, 폐 대식세포가 점막 백신에 의해 형성되는 기억 면역반응을 유지하는 데 중요한 역할을 한다는 사실을 새로이 규명하여 다양한 병원체에 대한 비강 백신 개발에 이용할 수 있는 새로운 타겟을 제시하고 있다는 점에서 그 의의가 있다.
의과학대학원 박사후연수연구원 정희은 박사가 제1 저자로 참여한 이번 연구는 바이러스 분야 국제 학술지 `앤티바이럴 리서치(Antiviral Research)' 온라인판으로 6월 14일에 게재됐다. (논문명: Intranasal delivery of an adenovirus-vector vaccine co-expressing a modified spike protein and a genetic adjuvant confers lasting mucosal immunity against SARS-CoV-2, 논문링크: https://doi.org/10.1016/j.antiviral.2023.105656)
한편 이번 연구는 KAIST 코로나 대응 과학기술 뉴딜사업, 2020 과기원공동연구 프로젝트, 한국연구재단 바이오의료기술개발사업, 창의·도전연구 기반지원 사업 및 한국화학연구원 감염병 예방 융합 플랫폼 개발 과제 및 GO! KRICT 사업의 지원을 받아 수행됐다.
2023.07.01 조회수 1750
호흡기부터 강력 차단하는 코로나19 백신 개발
코로나바이러스감염증-19는 3년 4개월 만에 비상사태가 해제됐으나, 잦은 돌연변이로 인해 발생한 변이들이 계속해서 보고되고 있어 재유행이 시작될 가능성은 여전히 남아 있다. 이 변이들은 백신 접종이나 감염으로 인해 숙주가 획득한 기존의 면역반응을 회피하는 방향으로 진화하고 있다. 현재 시판되는 근육 접종 백신으로는 바이러스의 확산을 억제할 수 있는 점막 면역은 충분히 일으키기 어렵다는 한계가 있으므로 장기간 지속되는 강력한 점막 면역을 유도할 수 있는 백신의 필요성은 여전하다.
우리 대학 의과학대학원 이흥규 교수 연구팀과 한국화학연구원(원장 이영국)은 아데노바이러스 벡터 플랫폼의 비강 접종 코로나19 백신을 개발하고 마우스 모델을 이용해 이 백신이 장기간 지속되는 강력한 점막 면역을 유도함을 규명했다고 29일 밝혔다.
점막 면역이란 면역 체계를 구성하는 요소 중에서도 호흡기, 소화기, 생식기관 등을 구성하는 체내 상피 조직인 점막에서 작용하는 면역을 말한다. 이는 체내와 체외의 접점이 되는 점막에 침입한 외부 인자를 인지하고 제거해 인체를 감염으로부터 보호하는 방어체계다. 점막이 병원체나 외부 항원이 침입하는 주요 경로라는 점에서 점막 면역은 전신적 면역반응에 비해 병원체의 침입에 빠르게 대응해 감염 및 확산을 막을 수 있다는 장점이 있다.
의과학대학원 연수연구원 정희은 박사가 주도하고 박사과정 구근본, 강병훈 연구원, 김현철 박사, 박장현 박사 및 한국화학연구원 김균도 박사가 참여한 이번 연구에서 연구팀은 아데노바이러스 벡터 플랫폼을 기반으로, 개량된 스파이크 단백질 항원 및 인간 유래 면역증강제(CXCL9)을 탑재한 비강 접종 코로나19 백신(Ad5-S.Mod)을 개발해 그 효능을 실험용 쥐를 이용해 검증했다. 연구팀은 인간 유래 면역증강제가 활성화된 T세포를 특정 위치로 이동하도록 유인한다는 점에 주목해, 이를 백신의 효능을 높이기 위한 면역증강제로 이용하였다.
연구팀은 1회 단일 비강 접종, 혹은 근육-비강 2회 접종하여 백신의 효능을 검증했다. 그 결과 비강 백신이 호흡기 점막의 항체 반응 및 기억 T세포 반응을 높은 수준으로 유도할 수 있음을 확인하였으며, 백신 투여군은 1회 단일 접종만으로도 신종 코로나바이러스 감염 시 100% 생존하였다. 또한 백신 접종으로 만들어진 면역반응은 최소 1년간은 유지된다는 것을 규명해 백신의 강력한 점막 면역반응 유도 능력을 입증했다.
또한, 연구팀은 단일세포 전사체 분석법을 이용해 백신을 접종한 실험용 쥐의 폐 대식세포가 기억 T세포 및 B세포를 유지를 돕는 인자들의 주 생산자이며, 폐 대식세포가 제거되면 기억 T세포 및 B세포가 폐 속에서 확연히 감소함을 확인해 이 세포들이 점막 백신 접종으로 만들어진 호흡기 기억 세포의 유지를 돕고 있음을 규명했다.
이번 연구는 인간 유래 면역증강제(CXCL9)로서 활용해 백신의 효능을 강화한 새로운 백신 설계 전략을 제시하고 있다는 점과, 폐 대식세포가 점막 백신에 의해 형성되는 기억 면역반응을 유지하는 데 중요한 역할을 한다는 사실을 새로이 규명하여 다양한 병원체에 대한 비강 백신 개발에 이용할 수 있는 새로운 타겟을 제시하고 있다는 점에서 그 의의가 있다.
의과학대학원 박사후연수연구원 정희은 박사가 제1 저자로 참여한 이번 연구는 바이러스 분야 국제 학술지 `앤티바이럴 리서치(Antiviral Research)' 온라인판으로 6월 14일에 게재됐다. (논문명: Intranasal delivery of an adenovirus-vector vaccine co-expressing a modified spike protein and a genetic adjuvant confers lasting mucosal immunity against SARS-CoV-2, 논문링크: https://doi.org/10.1016/j.antiviral.2023.105656)
한편 이번 연구는 KAIST 코로나 대응 과학기술 뉴딜사업, 2020 과기원공동연구 프로젝트, 한국연구재단 바이오의료기술개발사업, 창의·도전연구 기반지원 사업 및 한국화학연구원 감염병 예방 융합 플랫폼 개발 과제 및 GO! KRICT 사업의 지원을 받아 수행됐다.
2023.07.01 조회수 1750